血型相关临床问题
1.血型系统
2. ABO血型系统
远比我们想象的复杂。ABO抗原物质由三组基因所编码。IA-IB-i位于9q34.1-q34.2,与腺苷激酶连锁,H-h与Se-se紧密连锁,位于19号染色体。
IA 显性基因 | N-乙酰半乳糖胺转移酶,把N-乙酰半乳糖胺转移到H抗原上形成A抗原 |
IB 显性基因 | D-半乳糖转移酶把D-半乳糖转移到H抗原上形成B抗原 |
H基因 | L-岩藻糖转移酶,将L-岩藻糖转移到前体物质上形成H抗原 |
Se基因 | L-岩藻糖转移酶,将L-岩藻糖转移到前体物质上形成H抗原,主要在分泌腺体发挥作用。SeSe,Sese为分泌型,sese为非分泌型。 |
血型 | 基因型 | 抗原A | 抗原B | 抗体A | 抗体B |
A | IAIA, IAi
| + | - | - | + |
B | IBIB, IBi
| - | + | + | - |
AB共显性 | IAIB | + | + | - | - |
O | ii 由于AB基因突变导致糖基转移酶缺陷 | - | - | + | + |
ABO血型系统是正常人血清中已知存在天然抗体的血型系统。除红细胞外,许多其他组织细胞也存在,又称为组织血型抗原,它是输血和器官移植中重要的血型系统。有些个体在体液中也有,称为分泌型ABO抗原。但少见情况下,有时A型缺乏抗体B,而B型缺乏抗体A,具体机制不明。这常导致血型血清鉴定法出现错误。A、B有可能误为AB型。
血型ABO有多种亚型:
A:A1,A2,有些A型出现类B抗原,导致血型鉴定错误
B(A),A(B),AB同时表达A及B抗原。
类B抗原为获得性暂时性的抗原,由于细菌或者肿瘤的脱乙酰基酶的作用,导致A抗原末端的N乙酰氨基半乳糖水解为半乳糖,A->B;也可能由于A型抗原红细胞吸附B样多糖。当病情好转时,会消失。仅与抗B发生凝集,在AB血清中不凝集。在pH低于6.0以下时,不与抗B发生凝集。
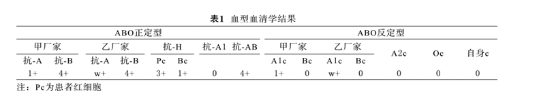
问题1 根据上表分析?
正定时用标准血清检测抗原,正定: 患者红细胞有强的B抗原及弱的A抗原(要求4+)
反定时标准红细胞抗原检测抗体,反定: A1c细胞凝集阳性,说明患者血清有弱抗A1抗体,只有+(要求2+以上),可以判定正反定型不符。与多种因素有关,需要排除人为因素、标本及试剂质量,主要有两方面:抗原弱或抗体弱
可以判断为B(A),遗传上的B型。必要行基因检测。B(A) 相当罕见,其红细胞表面同时表达弱A抗原(与抗A1,一些单克隆抗A、人源抗A凝集),较强的B抗原,与抗B或抗H血清发生较强的凝集。
问题2 血型鉴定错误的常见原因或 造成ABO 血型定型不一致的常见原因?
在排除标本错误、血样污染、操作技术不当等人为因素,血型鉴定错误或不一致主要有以下原因。
红细胞可能有 | 血清 | ||
弱或丢失抗原 | 额外抗原 | 弱或丢失抗体 | 额外抗抗体 |
A或B抗原的弱亚型 | 直接抗人球蛋白实验阳性 | 年龄相关(新生儿或高龄) | 同种抗体(A1,Lea Leb ,M,N)
|
血浆中有过量的可溶性A或B物质 | 与试剂添加成分或染料反应的抗体 | 与疾病相关的免疫抑制 |
自身抗体(I,i,H) |
与疾病相关的损失
| 钱串状凝集或有冷凝集素 | 先天性低丙种球蛋白血症 | 钱串状凝集 |
ABO不相符的骨髓移植 | 与疾病相关的获得(多凝集反应) | ABO不相符的骨髓移植 | 与RBC试剂中添加物反应的抗体 |
ABO不相符的RBC输注 | 由输血或移植中由旅客淋巴细胞的被动性抗体获得 | ||
3.血型鉴定实例分析
病例 1
患者男,男,59岁。四年前3诊断MDS,2个月前诊断ANLL-M2a(急性非淋巴细胞白血病),住院治疗。血型鉴定时正反血型不符。
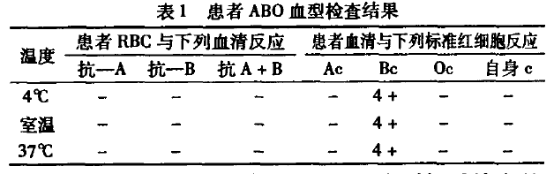
问题 患者为分析上表?
正定为O型,反定为A型(有抗B,无抗A)。
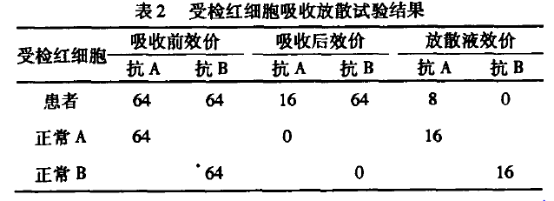
问题 如何进行并分析吸收放散试验?
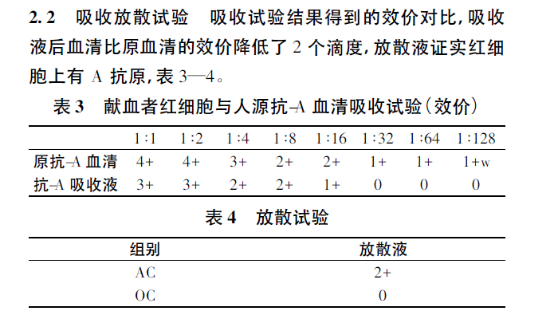
取患者三洗压积红细胞及已知的A型(B)标准血清1ml,混匀后置4℃冰箱放1h进行吸收,取出用同样放置的盐水洗涤6遍,检测最后洗涤液,无抗A(B)后,在经洗涤后的红细胞内加入等量的盐水,放56℃水浴箱中10min进行热放散,立即离心后取得放散液分为两等份,分别加入标准A(B)、O红细胞1滴,离心后观察结果。
试验说明患者有A抗原,无B抗原,其血型为A型,抗原减弱,这也解释为什么正定型为“O”型,由于A抗原弱导致血清反应阴性。
吸收放散试验的目的就是检测红细胞上的抗原。与抗A或抗B结合的红细胞在放散时释放抗体,当加入已知抗原的红细胞时出现凝集反应。间接证明患者血液中含有与已知抗原相同的抗原。

问题 患者唾液中和试验?
证实患者为分泌型,唾液中含有A、H抗原,输血A型血无反应,证明患者属A,抗原减弱。
导致抗原变弱的原因有:糖基转移酶缺陷或合成障碍,导致A抗原产生过程障碍或不足(质变);患者为白细胞患者,其红细胞显著减少及红细胞形态发生改变也可导致红细胞的血型抗原减少(量少);染色体异常,也会导致A或B抗原减弱。但这种减弱是可变的,随着病情好转会发生改变。
病例2
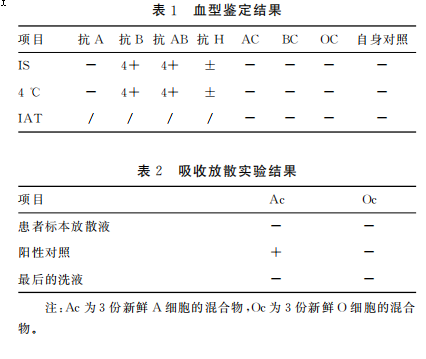
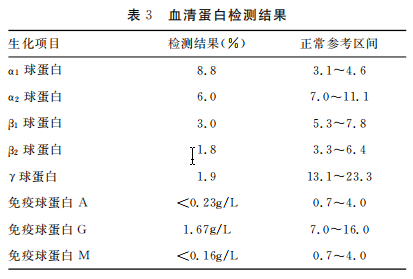
问题 根据以上检测分析血型?进行吸收放散实验结果分析?
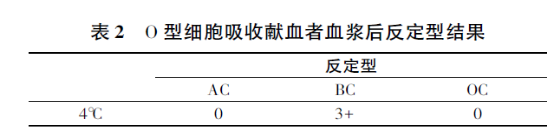
正定(IS)为B型,而反定鉴定(IAT)为AB型,即没有A抗体及B抗体。患者进行吸收放散实验,结果没有发现A抗原,这样可以确定血型为B型,排除AB型。
问题 什么原因导致正定为B型,而反定鉴定为AB型?
如果在血清分型时缺少抗体反应,可能的原因有年龄、低丙种球蛋白血症、丙球蛋白缺乏血症及嵌合现象等。目前对 ABO 血型相对应血型抗体缺乏机理还未确定,可能与免疫耐受有关,在ABO 血型抗体缺乏中,以B型缺乏抗A多见,其次为 A 型缺乏抗 B,在相关的报道中,抗体减弱或缺失是造成正反定型不符的主要原因之一,多见于小儿和老年患者。从上免疫球蛋白检测检测结果可知本例免疫球蛋白低下,这可能导致反定时检测不到A抗体,误鉴定为AB型。
病例3
患者男48岁,因重度贫血住院。球蛋白只有23.2g/L,白蛋白30.2g/L。输血前检测发现血型异常。
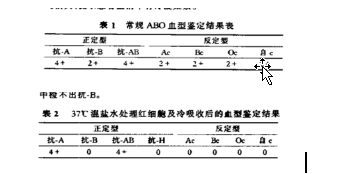
问题 常规ABO血型鉴定结果?
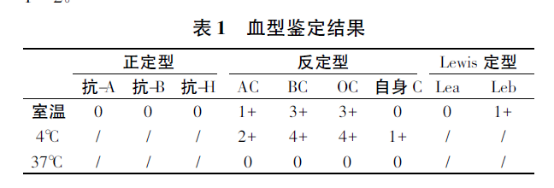
正定异常。37℃处理后,确定为A型,当血清中无抗B。当血清存在冷凝集素时会影响血型鉴定。
RH血型系统极为复杂。
病例4
患儿男性,产后皮肤黄染半天入院。剖宫产分娩。母亲血型O型,Rh分型ccDEE,父亲O型,RhD阳性。P130bpm,RR40bpm,Hb76g/L,胆红素237.7μmol/L,患儿Rh血清型为CcDEe,直接抗人球蛋白试验阳性、游离抗体试验阳性及抗体释放试验阳性,初步诊断为Rh血型系统新生儿溶血病;新生儿高胆红素血症;重度贫血。
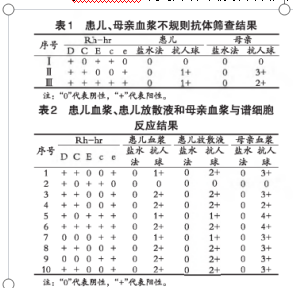
问题1患儿血型为O,Rh阳性,与其母亲相同。为何发生溶血?
1. 从表1当无C、e时,抗人球试验阴性,而有此两抗原时,抗人球蛋白试验阳性,证明红细胞上有不规则抗体。
2. 不规则抗体鉴定从表2发现存在抗C及抗e,患者母亲也同样存在。
Rh抗体Rh抗体大多数为IgG型的免疫球蛋白.常为IgG1和IgG2亚类。少数为IgM抗体.这表示大多数的Rh抗体由免疫系统暴露于外来红细胞经由输血或怀孕所致。
Rh抗原具有较强的免疫原性,其由强至弱的顺序为D、E、c、C、e。
Rh自身抗体:在自身免疫溶血性贫血(AIHA)疾病中。最先发现的是抗一e,且也是最普遍的,其次是抗一c、抗一E、抗一D、抗一C,偶尔这些抗体单独存在,更多的是几种同时存在在AIHA患者血清中也发现有冷凝集素性质的激活补体的IgM型自身抗体,同时Rh抗原也可能丢失或减弱.在肝肾和骨髓移植患者中发现抗一D、抗一E、抗一C。推测其原因是受者红细胞D、E抗原免疫并激活了供者的淋巴细胞,使其在受者体内产生了自身抗体临床上因Rh血型不合引起的免疫溶血性输血反应和新生儿溶血病已引起人们的注意。由于RhD抗原存在弱D、DEL、partialD等变异体以及各种抗体的产生.在临床上更为复杂。
病例 5
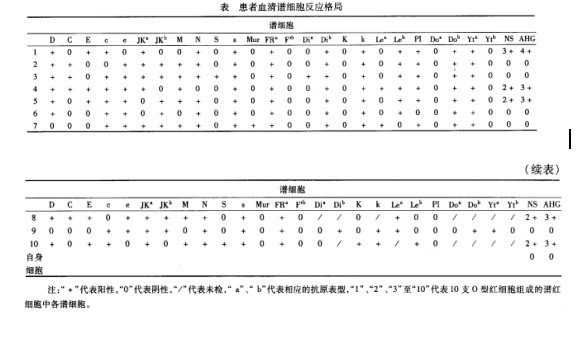
NS为盐水介质试验,AHG为抗人球蛋白试验;
1. E,c有凝集
2. 无E,不凝集
3. 有C,无E,不凝集
从1-3,就可以确定患者血清存在抗E抗体,其他谱系也可以验证以上判断。
中国汉族人群99.7%为Rh(+)
4. H血型系统
在所有红细胞中几乎都有H抗原,除孟买型以外。孟买型Oh:O型与A型婚配产生AB型,这是因为O型产生的H抗原是无效的(h),不能产生H抗原,尽管其有A抗原及B抗原的基因,但不能产生A抗原及B抗原,这种基因可以传递给下一代,因此其后代可以出现AB型。
H血型由单一H抗原组成,是由存在于红细胞上的末端L-岩藻糖残基决定的,通过α-1,2-岩藻糖糖基转移酶1(α2FucT1)和2(α2FucT2)的作用以分泌的方式形成。当FUT1和FUT2等位基因突变时导致出现H-表型(Oh,孟买型)或弱H表型(类孟买型,H+w)。当H抗原合成障碍将导致A、B抗原完全或部分缺失,易将A、B型鉴定为O型。
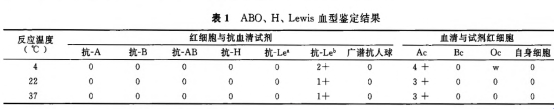
正定型为O型,反定为B型。经吸收放散试验显示,经抗-B吸收后红细胞释放液与B细胞有微弱凝集,证实患者红细胞上有B抗原。唾液中和抑制试验证实唾液中含有B、H物质,所以确定为B型,类孟买型。FUT1基因TA克隆及序列测定证实为FUT1基因突变所致导致H抗原合成障碍。
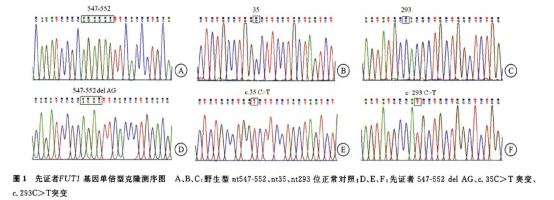
![]()
有两种抗H抗体,孟买型或类孟买型个体;A1型及A1B型个体的寒冷性抗H抗体。比较少见的IgM抗体,37℃有活性的抗体有可能引起输血不良反应。

正定:患者1为A型,患者2及3为AB型,反定证实。为何反定中与成人O型红细胞发生凝集,可能存在H抗体,正定中无H抗原。
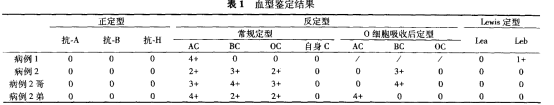
正反定型不符合。
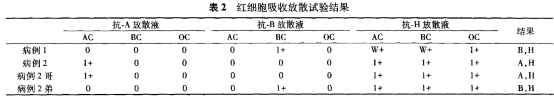
经吸收放散试验所有病例有H抗原。病例2及哥均有A抗原;病例1及病例2弟有B抗原。
最后确定血型。
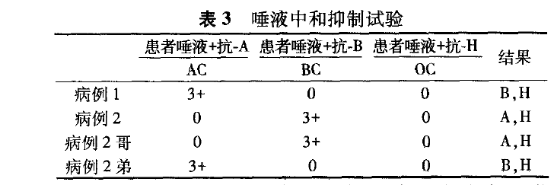
正定与反定型不符合,反定可能为A型,含有H抗体,为A类孟买型,经O型细胞吸收后反定型证实为A型。
吸收放散试验也证实为A型。

唾液血型物质检测由A、H物质。
血型相关问题解答
1.AB血型人的母亲不可能是什么血型?
AB血型的基因型为IAIB,IA,IB均来自双亲,那么其母亲的血型只能为A、B及AB型。不可能为O型。
2.一个人其父亲血型为IAIA,其母亲为IBIi的女人与血型为IAIi的男人结婚,其后代各种血型的概率是?
根据其父母的血型,此女的血型为IAIB或IAIi
男 | IAIB | IAIi
|
IAIi | A:2 | A:3 |
AB:1 | AB:0 | |
B:1 | B:1 | |
O:0 | 1 |
各血型比例A:B:O:AB=5:1::1:1
3.Boyd检查361个Navado印第安人的血型:M305,MN52,N4
问题:
1. N血型妇女其所生孩子的血型为N的比例是多少?
2. 预期杂合子妇女所生孩子具有母亲表型的比例又是多少?
因为MN血型系统由LM、LN基因控制,基因型LMLM为M,LNLN
为N,LMLN为MN。N血型妇女其所生孩子的血型为N,均为LNLN
MM | 305/361 |
NN | 4/361 |
MN | 52/361 |
N血型妇女可能与LMLM、LNLN、LMLN结婚。
与LMLM结婚,孩子表型为0。
与LMLN结婚
LMLN表型男人概率为52/361.1/2,其孩子N表型的概率为26/361.1/2=13/361
与LNLN男人结婚
血型妇女其所生孩子的血型为N,均为LNLN,N型男人为1/2.4/361,其孩子为2/361;
所以总的概率为15/361
同理杂合子所生的孩子具有母亲表型的比例为(305/1444+13/361+1/361)
4.在某地调查了1788个人的MN血型:M397,N530,MN861。
问题:基因频率及基因型频率是多少?
LM=2.397+861=1655
LN=2.530+861=1921
LM频率=1655/(1655+1921)
LN频率=1921/3576
LMLM基因型频率=0.214
LNLN频率=0.537*0.537=0.288
M | MN | N | T | |
测定o | 397 | 861 | 532 | 1788 |
预期c | 1788*0.214
| 2*1788*0.214*0.288 | 1788*0.288 | |
结果 | 382.63 | 889.10 | 514.94 | 1788 |
(o-c)^2/c | 0.51 | 0.88 | 0.38 | 1.77 |
自由度=2-1
X2=1.77<3.84
符合遗传定律
5.血型的基因鉴定

问题1血清学检测患者的血型?
血型血清学检测结果患者的血清学定型为A亚型B或B(A),B抗原接近正常,而A抗原则较正常弱,患者红细胞与抗-H反应的强度和正常B细胞相比,反应明显增强,仅次于O细胞,反定型血清中有抗-A1。
问题血型ABO的基因分型结果如下?
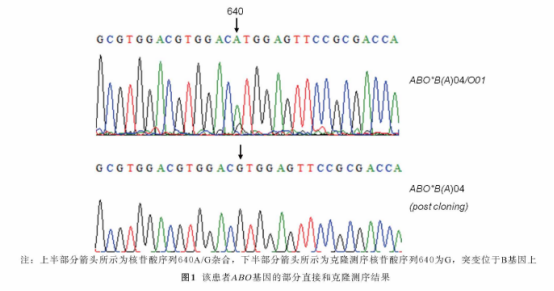
直接测序:直接测序发现该患者ABO基因的第1〜5外显子和第6内含子均未发现任何突变,但第7外显子上存在526C/G、640A/G、657C/T、703A/G、796C/A、803G/C、930A/G杂合,第6外显子的261位还存在G缺失。经直接测序后可证实该患者的基因型为B/O,但尚不能确定640位突变点位于O还是B基因。
克隆测序:对患者标本进行TA克隆后测序发现,有1条单倍型为常见的O01,而另1条单倍型与B101相比,第7外显子的640位碱基发生A>G突变,该患者ABO血型的基因型是ABO*B(A)04/O01。
问题血型ABO的基因分型的局限性?
血型基因分型被用于预测血型、筛选罕见和无效型血型个体、鉴定ABO和RH等血型定型疑难样品。血型抗原是使用特异性抗体经红细胞凝集反应检测出来的红细胞表面同种抗原,而基因分型检测的是核苷酸序列的变异。由于并非所有血型基因的产物都是血型抗原,所以正确解释基因分型结果和血型抗原之间的关系是个重要的议题
ABO基因分型通常检测外显子6和7、内含子5和6区域的SNP或核苷酸序列,但是ABO基因5'和3'非翻译区和内含子的核苷酸序列变异,对ABO基因表达以及产生ABO亚型同样重要。这些部位的突变也会出现ABO血型的改变。
6.血型不合移植?如何处理?
可以移植,在骨髓移植时,只要HLA配合即可。对于器官移植,ABO抗原存在在红细胞以外,如血型不合仍然有可能导致急性排斥反应。人类ABO抗原不仅存在于红细胞表面,也存在于移植肝脏的血管内皮、胆管上皮和肝窦内皮细胞表面,故ABO血型不合肝移植术后容易发生抗体介导的免疫反应,攻击上述靶细胞并引起胆道、血管、肝叶坏死等并发症,导致器官移植失败。目前预防ABO血型不合
1.血浆置换:去除抗血型抗原抗体 |
2.CD20抗体预处理,清除受者的B细胞 |
3.脾切除 |
4.使用免疫抑制剂 |
5.使用丙种球蛋白 |
这些措施减轻了血型不合肝移植的排斥反应,提高了肝移植后患者的生存率,但仍存在不足之处。首先,血浆置换不能定向地影响血型抗体滴度水平,血型抗体滴度水平也不是影响肝移植预后的关键因素。其次,脾脏是人体最大的免疫器官,切除脾脏后最大的危险是增加感染的发生率。
再者,过量免疫抑制剂的应用虽减轻了排斥反应,但同时也增加了感染发生和肿瘤复发的风险。由于ABO血型不合的排斥反应尚未完全克服,因此,研究新方法应对急性排斥反应是有价值的。使用血型转换技术,可以解决ABO血型不合的移植问题。
问题在异体干细胞移植存在另一个问题,即移植后发生血型转换为供者血型,这产生另一个问题,如要输血如何进行配血?
在没有血型转换之前,按受者血型;一旦发现血型发生转换,应按供者血型进行输血配血。转换时间个体间存在差异,一般不超过120天。血型不合影响红细胞的重建
7.从血型的变异想到的,在特殊情况下能否进行血型的转变?
人类ABO血型是由红细胞表面的糖链决定的,不同红细胞表面的糖链结构不同。A、B、H血型基因直
接编码特异性的糖基转移酶,这些酶合成寡糖性质的ABO抗原。ABO血型基因位于第9号染色体上
(9q34.1-q34.2)。H基因编码岩藻糖苷转移酶,将一个岩藻糖分子(L.fucose,Fuc)连接到半乳糖(D.galactose,Ga1)上,形成H结构(Fuc.Ga1),即O型血抗原表位;A基因编码N一乙酰半乳糖胺转移酶,将N-乙酰半乳糖胺连接到H结构的外端(A1:Fuc.Ga1.G~NAc)或转移到半乳糖上,再与H结构连接(A2:Fuc.Ga1.GalNAc—Ga1.GalNAc),形成A型血抗原表位;B基因编码半乳糖苷酶,将半乳糖连接到H结构的最外端(Fuc.Gal—Ga1),形成B型血抗原表位;O基因通常被认为是一个沉默基因。ABO红细胞表面血型抗原的结构特点为血型转变研究提供了思路:只要将A、B、AB型红细胞表面糖链上与O型红细胞糖链不同的部分酶解去除,就可以实现血型A、B、AB型血向O型血的转变。O型为通用血,在紧急情况下可以输给受血者。
但由于A抗原结构比较复杂,一般认为有两类A型抗原,即A1与A2,其
中A2抗原的末端较A1多了一个N一乙酰半乳糖残
基,不易被水解,加上自然界中的α-GNAc较α-Gal
少得多,A2血型转换较Al困难
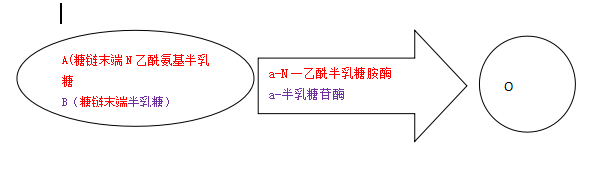
血型改变源于对各种血型变异及转换的研究想到的。血型可以改变,在生理及病理情况下均可能发生。
大致有以下几个方法:
1. 酶介导:A-0
B->0
血型能变?
1. 红细胞血型是指红细胞膜上特异性抗原的类型。目前已有700多种不同的红细胞血型抗原,分属于29个红细胞血型系统。血型抗原在其他组织细胞也存在。通常指的是ABO血型。在移植免疫检查中要做除ABO血型抗原以外的血型抗原,有些血型抗原抗原性强,有可能导致输血反应、新生儿溶血、自身免疫性溶血及器官移植失败等多种严重后果。
血型抗原多种存在形式:
通常 | 少数 |
跨膜整合蛋白携带 | GPI连接 |
吸附血浆物质 | |
蛋白质或脂类,或两者以一定比例组合 | |
可以与其他跨膜蛋白相互作用 | |
2. 血型在人类的遗传学领域中起着重要的作用。父母的血型决定了其子女的血型,一个人的血型一般不变,但在某些疾病或者应激因素的影响下会发生短暂的变化,这里所谓的血型变异,其实质是血型抗原的改变,最常见于一些白血病、少数癌症、感染、新生儿、老年人及恶液质患者。
3. 血型变异的机制
血型变异的主要原因有:①红细胞获得类抗原物质,可使血型出现变异。如肿瘤患者经手术治疗后往往需配合进一步的化、放疗,这些巩固性治疗过程中可能产生异型抗原或杂质颗粒,干扰血型物质,而出现血型变异。有报道子宫内膜癌患者因经过多次化疗后产生类B抗原物质,导致原先的A血型抗“B”凝集而出现了“假AB型”L3。此外有些O型或A型患者因肠道细菌(大肠杆菌056)感染,而使红细胞上获得类B抗原,能与抗B抗体
发生凝集,可使A型暂变为AB型,O型变异为B型。
②红细胞抗原减弱或丢失,致原来的抗原不能够检出,而表现出另外的血型。某些患者体内缺乏某些酶(如半乳糖一N一乙酰转移酶),导致血型抗原合成减少,红细胞凝集性减弱甚至消失。
③染色体的异常,也可导致白血病患者红细胞的A或B抗原减弱。如白血病患者因为染色体异常,缺乏H转移酶或酶受到抑制,因而容易发生红细胞血型抗原的减弱和丢失,尤其是A抗原,国内多见急性白血病“血型变异”的报告。朱剑荧等对46例骨髓增生异常综合征(MDS)患者病程中ABO血型进行检定并检测ABO抗体变化,结果显示MDS患者血型抗原减弱者占37%,抗原丢失者占13%。其中A抗原减弱和丢失多见,A、B抗
原亦可同时减弱或丢失并同时伴有ABO抗体效价降低。
④肿瘤和红细胞生成异常对血型抗原的影响使血型发生变异;
⑤贫血患者红细胞数量减少时,抗原性减低,容易发生血型变异;
⑥某些肿瘤患者化放疗后的毒性反应之一是骨髓抑制,相应引起红细胞脆性增加及寿命缩短,血型抗原可能减弱而发生血型变异;
⑦此外,输入右旋糖酐40等药物及受电离辐射,也可引起血型变异;
⑧唾液黏蛋白产生过多,遮盖了红细胞表面的原位点而导致血型变异。
这些疾病情况下的血型变异是暂时和不彻底的,待病情好转时可恢复正常,血型的变异的动态观察可以说明病情的
加重与缓解。实体肿瘤及血液病等患者在治疗过程中出现A、B抗原减弱或消失,甚至出现血型变异,给输血造成一定困难,应加强实验室血清学检查,确保同型输注。通过吸收放散试验、血型物质测定和家系调查都能证明原来血型。如病情危急,可选洗涤红细胞悬液,因其去掉了抗体,能防止输血反应的发生。
还有一种血型变异方式,属于长期甚至是永久性的变异。当患者机体造血功能减弱和遭到破坏,说明其骨髓中造血干细胞出现问题,在移植他人的骨髓造血干细胞后,患者(受者)的血型就可能会改变。尽管这种情况与绝大多数人比较起来只是极小极小的人群,但国内外已经有相当多的接受骨髓移植后受者的红细胞血型变为供者红细胞血型。
由于患者移植骨髓干细胞主要通过人
类白细胞抗原(HLA)配型进行,故而受者与供者之间ABO血型
不合也可移植。移植骨髓后,患者自身的造血干细胞功能逐渐退
化以致完全丧失功能,其红细胞不断衰亡,而由移植进的供者干
细胞代替了造血功能,新生成的血液红细胞和白细胞就成为受者
血液中的主要成分,其红细胞上的抗原当然发生了变化,成为供
者的抗原。其次,受者血清中原有的抗体(血清凝集素)也在逐
步消失,于是患者的血型慢慢变为供者的血型。这种情况下,受
者的造血功能被移植进的供者的骨髓干细胞完全或大部分替代,
因此血型的改变是长期的,甚至是永久的,除非受者自身的造血
功能得到恢复,并在造血中占主导地位。当然,这种血型改变最
为现实的问题是如何给受者输血。目前国内外研究的结论是,干
细胞移植者在血型未改变之前,主要还是按患者自己的原有血型
来输血,如果患者血型转变为供者血型,就应当按供者的血型来
输血。但是,在每次输血和使用血液制品前,都必须严格进行
ABO血型的查验。