自身抗体
自身抗体(ANA、RF、抗环瓜氨酸肽抗体、抗双链DNA抗体)
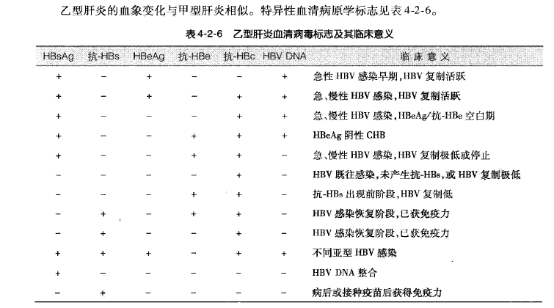
标志抗体 |
dsDNA SLE Sm SLE AnuA(抗核小体抗体) SLE SSB SS RF RA 抗CCP RA 着丝点抗体 PSS(局限) Scl-70抗体 PSS(弥漫型) Jo-1抗体 PM/DM(多发性肌炎、皮肌炎) RNP抗体 MCTD 肝肾微粒体抗体-1 自身免疫性肝炎 平滑肌抗体 自身免疫性肝炎 AMA(M2) PBC |
ANA
以往认为主要针对细胞核成分产生的自身抗体,其实也可以细胞核以外成分,扩展到全细胞。有多种分类方法,多种方法测定。常用IPF,ELISA等,还有对流免疫、免疫双扩散法及免疫印迹法。抗核抗体的核型有一定的参考价值,大部分被测定特异性抗体所代替。
ANA主要用于自身免疫性疾病的筛选,阳性本身不能诊断任何疾病,低滴度的ANA可以在感染、肿瘤及正常人中出现,1:80以上有临床意义。
抗DNA抗体
有两种,抗双链DNA及抗单链DNA。前者又分为天然抗体及变性的抗体,其针对的抗原是DNA脱氧核糖核酸的骨架,是诊断SLE的重要诊断标准之一,高浓度的抗双链DNA几乎仅见于SLE,其浓度与疾病的活动度密切相关,在缓解期可以转阴,单次阴性不能排除SLE。抗单链DNA的作用位点是嘌呤及嘧啶碱基,对诊断SLE的特异性差,在多种自身免疫性疾病存在。
抗dsDNA抗体是SLE患者的特征性标志抗体,是SLE的 重要诊断标准之一; 抗dsDNA抗体滴度与疾病活动程度相关,抗体滴度 的动态测定可监控治疗。
类风湿因子RF 正常<30U/L
RF是指抗人IgG分子Fc片段上抗原决定簇(抗原表位)的特异抗体。即其对于的抗原为IgG。RF有种系基因自发产生的和类风湿关节炎特异性RF,前者可能来自淋巴细胞,而后者可能来自RA的滑膜组织和滑液,编码抗体的基因来源不同。有多种型:IgM-RF、 IgG-RF、IgE-RF及IgA-RF。血清中大部分RF以自由形式存在,有些与IgG结合形成不稳定的免疫复合物或与自体IgG结合。IgG-RF难以测出。存在患者的血清和关节液内。IgG型与患者的滑膜炎、血管炎及关节外症状有关,而IgM与病情有关,与骨质破坏有关。
RF | 种系基因自发产生的RF | 特异性RF |
细胞 | 淋巴细胞 | 滑膜组织和滑液 CD20-CD38+浆细胞 |
抗体基因 | 不同 | 不同 |
类型 | IgM-RF | IgM-RF、 IgG-RF及IgA-RF |
亲和力 | 低 | 高 |
特异性 | 差 | 高 |
滴度 | 低 | 高 |
独特型 | 不同 | 不同 |
功能 | 多种免疫调节作用 | RF与抗原结合形成免疫复合物,激活补体,导致血管炎或关节炎性损伤。 |
RF是诊断类风湿关节炎的标准之一,但RA阳性只是增加RA诊断的可能性,单独RF阳性不能阻断RA。RF阳性见于多种其他疾病,甚至正常人。部分RA患者RF阴性。其诊断RA的特异性取决于RF本身的特性:RF高滴度、多次连续检测阳性、多种检测方法阳性、多型RF阳性及对IgG分子特异性强。
RF阳性的RA患者与RF阴性患者相比,更可能发生进展性、侵蚀性关节炎伴关节功能丧失,易出现关节外表现,远期预后差。其滴度与病情轻重密切相关,如病情缓解或RA治疗后,RF滴度可能降低。
抗角蛋白抗体(AKA):又称抗丝集蛋白抗体或抗角质层抗体。 抗环瓜氨酸肽抗体( CCP):靶抗原主要是丝集蛋白中的瓜氨酸。
临床上普遍使用且对RA诊断价值最高的自身抗体是类风湿因子(RF)和抗环瓜氨酸多肽(CCP) 抗体。列入类风湿关节炎分类诊断标准的评分项目。部分患者RF、抗环瓜氨酸肽抗体阴性。对 RA 诊断,RF 的敏感度为 69%,特异度为85%;抗CCP抗体的敏感度为50%~ 80%,但特异度>90%。高滴度抗 CCP 抗体或 RF阳 性的RA患者更易发生骨破坏,合并心血管疾病、肺 间质病变等关节外表现,是 RA 预后不良因素。另外,抗角蛋白抗体(AKA)、抗核周因子(APF)、抗突 变型瓜氨酸波形蛋白(MCV)抗体、抗氨甲酰化蛋白 (CarP)抗体和抗葡萄糖 6 磷酸异构酶(GPI)抗体对诊断RA亦有一定价值。
天然抗体如何产生?
机制不明,可能是B细胞发育必然产物,与其他抗体产生并没有不同。天然抗体与病理性抗体不同, 抗体多样,特异性差,亲和力低,可以与多种抗原反应,其V区来自未发生体细胞突变的胚系抗体基因编码。而病理性抗体大多为IgG,特异性高,亲和力高。
天然抗体的功能
1. 维持内环境的稳定:与衰亡细胞以及某些代谢物结合,促进后者消除,有利于维持内环境稳定。如抗区带3蛋白与衰老的红细胞结合,有利于清除红细胞。
2. 免疫调节:为正常免疫系统的一部分,对免疫系统有多重调节作用
3. 抗感染:既能与自身抗原结合,也能与病原微生物结合,在特异性免疫产生之前尤为重要,可看作抵抗病原体的第一道防线
4.催化活性:具有选择性差的广泛的水解蛋白质的活性,在自身免疫性疾病中,活性明显降低,在某些反而出现高选择性的水解蛋白质的活性。部分NAA具有抗体酶的功能,可以水解DNA等。
5.其他作用:与其他血浆蛋白一样具有输送小分子活性物质的作用。由于其特性可以作为治疗疾病的载体,靶向病理细胞。
自身免疫性疾病
大约100多种,几乎涉及人体所有系统。
自身免疫性疾病是对自身的免疫性抗原发生免疫反应引起的一类疾病。在这些病人中可以检测到自身抗体,自身抗体是某些自身免疫性疾病存在的标志,单独使用自身抗体诊断时必须注意一些非自身免疫性疾病中也可以出现自身抗体。
自身免疫性疾病产生的抗体种类繁多而且相互交叉重叠,各自的敏感性和特异性不相同,这需要深入了解自身免疫性疾病的发病机制,去发现自身免疫性疾病更高特异性和敏感性的生物学标志物来诊断疾病。已经有多种方法用于筛选新的自身抗体,联合使用多种自身抗体可以提高疾病的检出率。
自身抗原
多样:蛋白质、核酸、多糖及脂类
部位: 细胞核、细胞质、细胞膜、细胞器(线粒体),细胞外液部分
存在:普遍、广泛,人及其他动物, 新生儿也存在
抗体:IgM,IgG,IgA等
自身抗体
自身抗体是指可识别位于细胞质、细胞表面或细胞外的自身抗原的免疫球蛋白。其机制不清,包括多种机制。
自身抗体 天然抗体:血型抗原的抗体(抗-A,抗-B),是正常免疫系统的一部分,但不参与特异性免疫应答。 病理性抗体:抗核抗体,ANCA,APL。
|
产生机制不明,有多种学说:
禁忌细胞株学说 |
T细胞旁路学说 |
自身淋巴细胞免疫调控紊乱学说 |
独特型-抗独特型网络缺陷学说 |
通常情况下自身抗原,无论是低浓度还是高浓度不会产生免疫应答,在病理情况下,自身抗原修饰,抗原的表位发生改变打破免疫耐受状态,诱发机体产生抗体。机体内某些成分修饰为自身抗原,没有被巨噬细胞清除,导致产生自身抗体。
如果体内免疫系统紊乱导致B淋巴细胞及T淋巴细胞的比例失调,导致禁忌细胞株过度增生,产生自身抗体。另外抗体(Ab1)本身可以作为抗原产生抗抗体(Ab2),抗抗体也可以产生抗体(Ab3),正常情况下Ab2可以抑制Ab1,Ab3可以抑制Ab2,间接促进Ab1的生成。由于独特型-抗独特型网络缺陷,独特型抗体能活化具有互补独特型的B细胞克隆或活化具有自身抗原受体的B细胞克隆产生抗体。部分外源抗原或自身抗体具有相同的独特型,通过交叉反应,也可以导致自身抗体的产生。
自身抗体如何致病?
1. 作用于细胞表面受体: 改变受体的结构诱发相应的反应 阻断配体与细胞表面受体的结合 |
2.形成免疫复合物 |
3.通过补体介导导致组织损伤的放大 |
4.募集固有免疫细胞介导损伤:如CDC,ADCC |
自身抗体可以致病,与天然抗体一样还有催化作用,调节信号转导。通过深入研究发现自身抗体可以靶向肿瘤细胞,具有治疗肿瘤的潜能。