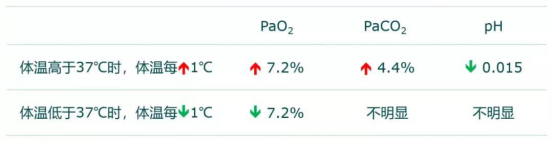
血淀粉酶
血淀粉酶升高是临床常见的问题,可由多种病因引起。血清淀粉酶高于正常值上限的3倍,且无明显上腹部疼痛等临床症状,即可诊断为高淀粉酶血症。对血淀粉酶升高和高淀粉酶血症缺乏认识可能会造成疾病的鉴别诊断困难,从而导致过度检查,会极大浪费医疗资源,也会给患者带来不必要的痛苦。
1.血淀粉酶来源
唾液淀粉酶和胰腺淀粉酶分别简称S-amy及P-amy,两者为同工酶,在正常血液中有一定数量的淀粉酶,经肝脏代谢后从肾排出。
血清总淀粉酶 | S-amy | P-amy |
组成 | 60% | 40% |
分布 | 唾液腺、肺、肝脏、输卵管 胰腺也有少量 | 胰腺,食管、胃、十二指肠 胰腺外也有 |
2.高淀粉酶血症分类
P-amy升高:
急性胰腺炎及并发症、慢性胰腺炎及并发症(胰腺假性囊肿、脓肿、腹水)、以及胰腺良恶性肿瘤、消化道溃疡及穿孔、小肠梗阻、急性阑尾炎、肠系膜血栓及阿片类药物使用。
S-amy升高:
见于唾液腺疾病及相关疾病、腮腺炎、唾液腺结石、支气管肺癌、卵巢癌。
其他见于异位妊娠破裂及海洛因成瘾。
巨淀粉酶血症:巨淀粉酶不能被肾脏滤过,血淀粉酶高,尿淀粉酶不高,反而降低,发生率0.4%,见于淋巴瘤、艾滋病、肿瘤及慢性肝病、自身免疫性疾病。
混合型高淀粉酶血症,两者同时升高:
肾功能不全、脑外伤、烧伤和创伤性休克、酮症酸中毒、急性酒精中毒、腹膜炎、主动脉夹层动脉瘤。
3.引起淀粉酶升高的病因
肾脏排泄减少
| 进入血液循环增加 |
慢性肾功能衰竭 急性肝功能衰竭 巨淀粉酶血症
| 急性胰腺炎 酮症酸中毒 脑外伤 腹主动脉瘤 外伤 其他 中毒性表皮坏死松解症 Stevens-Johnson综合征 外伤后脾切除引起的脾种植 药物有关(舍曲林、百草枯中毒、有机磷农药中毒)
|
进入血液循环增加: 疾病本身导致淀粉酶进入血中过多; 某些因素直接或间接引起胰腺炎或腮腺炎; 病变器官或组织产生大量淀粉酶并释放入血。 清除障碍,从肾脏排泄减少。肾脏在淀粉酶的清除中发挥重要作用,约 30 %以原型从尿中排出,另有部分经肾小管分解代谢后排出,但淀粉酶的其他清除途径和机制目前仍不十分明确。
4.关于淀粉酶在急性胰腺炎的诊断价值
通常血淀粉酶在急性胰腺炎起病几小时内升高。早期6-12h升高,24h达高峰,48h后下降,持续3-5天,恢复正常。血淀粉酶水平与疾病严重程度不平行,大约有1/5的急性胰腺炎患者淀粉酶维持在正常水平,可能是由于胰腺不能正常分泌淀粉酶引起,常伴有广泛胰腺坏死或慢性胰腺炎急性加重;在酒精性和高三酰甘油血症性胰腺炎患者中,血淀粉酶也可能正常。相比之下,血脂肪酶对急性胰腺炎的诊断特异性更高,起病后升高的持续时间更长,但也存在胰腺外疾病引起血脂肪酶升高的情况。急性胰腺炎并发症如胰腺假性囊肿、胰源性腹水、胰腺脓肿等也会引起高淀粉酶血症。
胰腺炎淀粉酶可正常;血淀粉酶高,不一定是胰腺炎。总的来说,特异性不高,血淀粉酶不是急性胰腺炎诊断好的指标,脂肪酶似乎比淀粉酶更具优势。
复习题
1.什么是巨淀粉酶血症?其临床意义?
血液中淀粉酶与血浆蛋白结合形成大分子复合物,而这种复合物不能被肾小球清除,从而导致血淀粉酶升高,发生巨淀粉酶血症。通常情况下,这一大分子复合物是由P-amy或S-amy与免疫球蛋白A或G结合而成,可能是一种特异的抗原-抗体复合物。
2. 急性胰腺炎的诊断标准?
急性胰腺炎的诊断需要满足以下3项中的至少2项:
(1)急性发作的持续性上腹部疼痛;
(2)血淀粉酶或脂肪酶高于正常值上限3倍;
(3)腹部影像学包括计算机断层扫描、磁共振成像或超声检查的特征性表现。

问题 急性胰腺炎的腹痛特点?
AP的腹痛:急性发作的持续性腹上区剧烈疼痛 ,常向背部放射 ;伴有腹胀及恶心呕吐,且呕吐后疼痛不缓解。临床体征轻症者仅表现为腹部轻压痛 ,重症者可出现腹膜刺激征 、腹腔积液 ,偶见腰肋部皮下淤斑征(Grey— Turner征)和脐周皮下淤斑征(Cullen征)。腹部因液体积聚或假性囊肿形成可触及肿块。
问题 急性胰腺炎发病初期的CT表现?
急性胰腺炎早期(<=2周)典型的影像学表现为胰腺水肿、胰周渗出、胰腺和(或)胰周组织坏死等。典型的CT表现是诊断急性胰腺炎的重要依据,但发病初始的影像学特征不能反映疾病的严重程度。除非确诊需要,否则急性胰腺炎发病初期不推荐进行增强CT检查。
除确诊需要外,通常应在发病72h后进行CT检查。增强 CT检查为诊断 AP的有效方法 ,T增强扫描可准确反映是否存在胰腺坏死及其范围。改良CT严重指数(MCTSI)有助于评估急性胰腺炎的严重程度。
MRI检查适用于碘造影剂过敏、肾功能不全、年轻或怀孕病人,其检查胰腺水肿的敏感度优于CT,亦可用于判断是否存在局部并发症,但对诊断积聚液体中气泡的敏感度较低。
由于急性胰腺炎表现为需要急诊住院处理的急性腹痛,因此通常由专科医师处理。然而非专科医师,包括初级医疗单位的医师,可能作为首诊医师,需要对慢性胰腺炎进行识别。非专科医师同样可能要管理包括疼痛、内分泌和外分泌功能不足等症状,并作出适当的转诊决策。 对于急性胰腺炎的干预存在很大的差异
性,诊疗建议常常会存在矛盾,一些患者很难获得适当的医疗服务。
3. 肺脏的恶性病变可引起血淀粉酶升高吗?
肺组织在发生癌变的过程中可产牛多种异源性酶和同工酶,淀粉酶就是其中一种。发现肺癌细胞中可表达大量唾液型淀粉酶的mRNA。因此肺腺癌町以导致血淀粉酶异常增高,而这种癌性分泌的淀粉酶与常见的胰腺淀粉酶无关。当肺癌或胸腔邻近组织病变累及心包,使体循环和肺循环的静脉压升高,从而使大量淀粉酶由淋巴管或胸导管进入胸水;同时这些癌组织呵直接产生代谢,使胸水中淀粉酶、肿瘤糖链抗原含量增多成为恶性胸水,但胸水为特殊标本,也应考虑浓缩因素,提高诊断的效率。
4.急性有机磷农药中毒为何引起血淀粉酶升高?
与健康人相比,血液AMY活性显著升高,可能与其引起的毒蕈碱样症状和样症状有关。其机制可能是:
患者在急性有机磷农药中毒时迷走神经处于兴奋状态,胰液素分泌亢进,一胰酶分泌增多,一血清淀粉酶活性增高;
有机磷农药大多为偏酸性物质,经口进入体内后,直接刺激胃黏膜产生大量胃泌素继而分泌增多,由于酸性刺激可引起十二指肠分泌肠促胰液素,使胰酶分泌增多一血清AMY升高;
急性有机磷中毒后肠道平滑肌痉挛,其胰腺管进入十二指肠部也处于痉挛状态,造成不同程度的胰管梗阻使胰管及其分支压力增高一胰腺腺泡及胰小管破裂,胰酶溢出,发生胰腺炎。一血清AMY进一步升高;
副交感神经末梢的兴奋一毒蕈碱样症状的出现,敛使平滑肌和腺体活动增强,同时唾液腺分泌增强也促使血清淀粉酶升高。
5.病例学习
患者 女,66 岁,因腹胀、腹痛伴全身乏力 20 余天,于 2018 年 2 月 24 日收入院。患者自述绝经 15年,约 20 余天前无明显诱因出现腹胀、腹痛,伴全身乏力、纳 差,无阴道出血等其他不适,于当地医院行盆腔彩色超声提 示盆腔见大小约 112 mm×59 mm 混合性包块。盆腔磁共振成像(MRI)检查示:盆腔内囊实性病灶大小约 100 mm×116 mm×118 mm。入院后体格检查:下腹及盆腔可触及囊实性肿 物,有压痛,无反跳痛。妇科检查:宫颈肥大,质硬,宫颈口可见黄绿色分泌物,子宫前位,大小如常,质中,盆腔可触及大 小如孕 4 个月囊实性肿物,与子宫后壁界限不清,压迫直肠。 相关辅助检查:血脂肪酶 42.2 U/L,血淀粉酶 3 883 U/L,尿 淀粉酶 12190 U/L。肿瘤标志物:CA125 为 454.7 U/L,HE4>1 500 pmol/L,CA153 为 63.1 U/mL。腹盆腔计算机断层扫描 (CT)及 MRI 示:盆腔囊实性肿物,与子宫、双附件分界不清; 肝、脾周围及腹膜后多发结节、肿物影,考虑转移;肝门部及 腹膜后多发淋巴结转移可能;腹、盆腔积液。治疗经过:根据 入院相关检查,高度考虑卵巢恶性肿瘤,考虑合并 AP,遂先给予禁食水、抑酸、肠外营养、预防感 染等对症治疗,复查血脂肪酶 64.80 U/L,血淀粉酶 4 404 U/L, 尿淀粉酶 14419 U/L,淀粉酶与入院时比呈上升趋势。再次结合患者病史及复查胰腺 CT 示:胰腺及胰周未见明显异常,排除AP 诊断。查无明显手术禁忌证,于 2018 年 3 月 13 日在全 身麻醉下行肿瘤细胞减灭术(全子宫+双附件+大网膜+阑尾)+ 腹腔引流术,术程顺利。术后病理示:双侧卵巢低分化浆液 性腺癌,双侧输卵管、双侧宫旁组织、左侧附件及腹壁结节 及大网膜可见癌组织,宫颈及阑尾未见癌组织。术后复查血 淀粉酶 1 959 U/L,较前降低。术后 1 个月余给予多西他赛
120 mg+卡铂 600 mg 静脉滴注方案化疗,化疗过程顺利。化疗 后复查血淀粉酶 42 U/L,尿淀粉酶 799 U/L。患者恢复良好后 出院。患者出院后 1 个月于门诊复查血淀粉酶 78 U/L,尿淀粉酶 710 U/L。根据患者情况,建议其继续住院化疗,患者及 家属拒绝,后期再未来我院复查及治疗,后期电话随访患者已死亡。