凝血功能及纤溶活性检查
凝血功能及纤溶活性检查项目
导致出血性疾病和血栓性疾病的因素
1. 血管因素
2. 血小板数量和质量异常
3. 凝血因子异常
4. 纤溶蛋白溶解亢进
5. 病理性循环抗凝物质增多
6. 复合因素(出血)/血液流动状态(血栓)
常用凝血功能筛查指标
血管壁的检测 束壁试验CRT,BT 血小板的检测 血小板计数 凝血因子的检测 外源性凝血系统:凝血酶原时间(PT)及INR。 内源性凝血系统:APTT 凝血共同途径:凝血酶时间(TT)及纤维蛋白原。 纤溶系统的检测 D-二聚体及纤维蛋白降解产物(FDP)、3P 抗凝物质的检测 TT,AT-III,PC等 |
血小板数量减少,提示患 者出血风险增加;血小板数量增多,则血小板易发生黏附、聚集及释放反应,可能形成血小板性血栓。
抗凝血酶Ⅲ(ATⅢ):ATⅢ能与凝血酶结合形成凝血酶-抗凝血酶复合物,从而灭活凝血酶。肝素与ATⅢ结合后可显著加速凝血酶灭活反应达千倍以上。ATⅢ活性下降可导致机体抗凝能力下降及肝素抗凝作用减弱。
1、束壁试验
在上臂给静脉及毛细血管外加“标准压力”、增加血负荷,观察前臂一
定范围内皮肤出血点的数量。 毛细血管壁的完整性有赖于毛细血管的结构、功能和血小板质和量的正常,也与血浆vWF等有关。当这些因素有缺陷时,毛细血管的完整性就受到破坏。束臂试验阳性见于:
1) 血管壁结构或功能异常: 过敏性紫癜, 遗传性出血病毛细血
管扩张症(HHT)
2) 血小板减少: 免疫性血小板减少症
3) Von Willebrand 病
2.出血时间
刺破皮肤毛细血管后,从血液自然流出到自然停止所需的时间。常用标准化出血时间测定器法(TBT )。 出血时间延长见于血小板减少、血小板功能障碍、血管疾病、抗凝药物使用。
3.血小板计数见血常规章
4..血小板粘附试验与聚集试验
PLT粘附、聚集功能降低:常见于PLT无力症、vWD、骨髓增生性疾病。
PLT粘附、聚集功能升高:常见于一些高凝状态的疾病,如心梗、脑梗、静脉血栓形成等。
5. 活化部分凝血活酶时间( APTT)
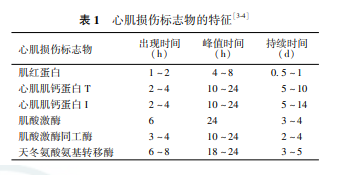
在抗凝血浆中,加入活化接触因子激活剂(白陶土)和部分凝血活酶(主要是脑磷脂,代替血小板的磷脂),再加入适量的Ca2+即可满足内源性凝血的全部条件。从加入Ca2+到血浆凝固所需的时间即称为活化部分凝血活酶时间。正常值32~43s,超过正常对照10s以上即为异常。
APTT延长提示内源性凝血系统的凝血因子存在数量或质量的异常,或血中存在抗凝物质。APTT是内源凝血因子缺乏最可靠的筛选试验,可发现轻型的血友病。共同途径的凝血酶原Ⅱ 、纤维蛋白原及因子Ⅴ、Ⅹ缺乏时也可延长,但敏感性略差;血中抗凝物如凝血因子抑制物或使用肝素等; 其它见于肝病、DIC、大量输入库存血等。
APTT缩短提示血液呈高凝状态(血栓前状态)及血栓性疾病等。
APTT 可用于肝素剂量的监测。肝素主要加强AT-III的作用, 一般在肝素治疗期间,APTT维持在正常对照的1.5~2.5倍为宜。对于低分子量肝素,APTT不敏感。
PT、APTT延长提示出血风险较高,PT、APTT缩短提示诊断为高凝状态的敏 感度较低。
6.血浆凝血酶原时间(Prothrombin time, PT)
在抗凝血浆中,加入足够量的组织凝血活酶(组织因子,TF)和适量的Ca2+,即可满足外源凝血的全部条件。 从加入Ca2+到血浆凝固所需的时间即称为血浆凝血酶原时间。参考值11~13s,超过正常对照3s以上即为异常。
PT或INR延长提示外 源性凝血系统的凝血因子存在数量或质量的异常,或血中存在抗凝物质。
PT延长 | PT缩短 |
1. 先天性因子Ⅱ、Ⅴ、Ⅶ、Ⅹ减少及纤维蛋白原的缺乏(低或无纤维蛋白血2..获得性凝血因子缺乏,如DIC、原发性纤溶亢进症、维生素K缺乏、严重肝病等。 3.口服抗凝剂 | 血液高凝状态:DIC早期、心梗、脑梗、静脉血栓形成、口服避孕药等 |
监测口服抗凝药的使用:临床上对口服抗凝剂华法令(双香刀豆素)的病人抗凝治疗常用INR为2~2.5为合适范围。
7.凝血酶时间(Thrombin time,TT)在受检血浆中加入足量的标准化凝血酶,观察血液凝固的时间。参考值16-18s。延长见于低纤维蛋白原血症,异常纤维蛋白原血症,FDP增多等。TT延长而纤维蛋白原水平正常,提示血中存在抗凝物质;TT延长且纤维蛋白原水平降低,则提示低纤维蛋白原血症。
问题 混合血浆纠正试验在凝血功能障碍诊断中的应用?
凝血功能障碍障碍除了凝血因子缺乏,还可能是血液存在抗凝物质。为了区分是凝血因子缺乏还是抑制物存在,可进行纠正试验。纠正试验是当患者凝固时间出现不明原因延长时,将患者血浆与正常混合血浆或药物按照一定比例混合后,重新检测凝固时间的筛选试验。在凝血因子活性缺乏的患者血浆中添加1∶1比例的正常混合血浆后,凝血时间可恢复正常。而含有抗凝药物、凝血因子抑制物、抗磷脂抗体等异常物质的患者血浆,即便混合正常血浆后凝血时间也不能纠正至 正常。
根据混合血浆纠正试验可初步判断血浆凝固时间延长的原因,指导下一步进行确诊试验。纠正试验常用于APTT的检测,也可用于PT及TT的检测。APTT与PT采用正常混合血浆作为纠正试剂,TT采用甲苯胺蓝或鱼精蛋白作为纠正试剂。注意纠正试验,有些即刻出现,有些需要时间,因此最好在凝血功能检查之前,最好让混合物在37℃温育1-2小时。
混合血浆纠正试验 | 药物纠正试验 |
混合血浆纠正试验的原理是所有凝血因子活性水平在正常值的50%以上即可保持凝血时间在正常参考范围 具体判定标准为混合血浆的凝血时间比正常混合血浆延长<15%为“纠正”; 比正常混合血浆延长 ≥15%为“不纠正” 。
| 如果凝血时间延长的患者血浆中加入鱼精蛋白后可纠正,提示患者血液中含有肝素 |
纠正:凝血因子缺乏,不纠正:存在抗凝物 | |
8.纤溶系统的检测
D-二聚体及FDP升高,提示存在纤溶活动。如果FDP升高明显,D-二聚体升高不明显,可考虑原发 性纤溶亢进;如果二者均明显升高,可考虑继发性纤溶亢进。
9.抗凝物质的检测
血浆硫酸鱼精蛋白副凝固试验 3P试验,其原理是凝血过程中形成的纤维蛋白单体可与FDP形成可溶性复合物,鱼精蛋白能使纤维蛋白单体从可溶性复合物游离出来,使纤维蛋白单体再聚合成不溶性纤维蛋白丝,呈胶冻状态。这种不需凝血酶的 " 凝结 " 现象叫副凝现象。正常阴性。
问题 3P试验的临床意义?
主要说明体内凝血酶的生成,并已激活了纤溶系统,因此主要见于DIC的早期和中期; 在创伤、大手术后、上消出血等的病人也可出现阳性。 3P试验阴性: 见于正常人,DIC晚期及原发性纤溶症。
问题 PT、APTT、PLT检测对诊断凝血功能障碍疾病的作用?
PT延长,APTT及PLT正常,VII因子缺乏或存在抑制物
PT延长 |
2. 先天性因子Ⅱ、Ⅴ、Ⅶ、Ⅹ减少及纤维蛋白原的缺乏(低或无纤维蛋白血2..获得性凝血因子缺乏,如DIC、原发性纤溶亢进症、维生素K缺乏、严重肝病等。 3.口服抗凝剂 |
APTT延长,PT及PLT正常
见于VIII、IX、XI、 XII或存在上述某种凝血因子的抑制物,可以是抗凝血因子抗体(VIII,反复使用VIII后出现)或非特异性的肝素或狼疮型抗凝物
APTT延长,PT及PLT正常 | |
出血 | 不出血 |
损伤相关 严重IX因子缺乏 血友病A或B(轻度到中度) 非损伤相关 VWD 重型血友病A或B 3型 VWD 获得性因子VII抑制物、获得性VWD | 因子XII/HK或PK缺乏 狼疮抗凝物的干扰 肝素 |
PT、APTT延长,PLT正常
纤维蛋白原、凝血酶原、凝血因子V或,或存在凝血因子的抑制物或联合缺陷
PT、APTT延长,PLT正常 | |
出血 | 无出血 |
低纤维蛋白原血症 凝血因子II,V或×重度缺乏 凝血因子V、VII联合缺陷 维生素K依赖凝血因子缺乏 获得性II和V抑制物 获得性因子×缺陷(淀粉样变性) | 低纤维蛋白原血症 凝血因子II,V或×轻度缺乏 |
PT、APTT延长,PLT减少
DIC、肝脏疾病及狼疮抗凝物
病例1
患者男58岁因白内障术前检查发现纤维蛋白原明显减低转入血液科。检查发现血小板158×109/L,血凝分析:
PT21.3s,APTT65.4,Fg0.62g/L,TT>66s,D-Dimer<0.02μg/ml,加入正常血浆可以纠正。多次检查Fg在0.59-0.77之间,FII,FVII,FI×、F×、FVIII检查正常。其儿子及弟弟检查Fg分别为0.68、0.65g/L。
问题 血凝分析结果?
PT及APTT均延长,PLT正常,血浆稀释后能纠正,提示凝血因子缺乏,Fg明显减低(<1.5),其他凝血因子检查正常,考虑纤维蛋白原缺乏。根据检查结果及简单家系调查,其儿子及弟弟的纤维蛋白原均低,考虑遗传性纤维蛋白原缺乏症。本病为常染色体隐性遗传,纯合子有症状,罕有活到中年。本例为杂合子,虽无出血症状,但凝血功能明显异常。
问题 纤维蛋白原缺乏鉴别诊断?
遗传性纤维蛋白原缺乏症罕见,主要有两种类型:遗传性纤维蛋白原缺乏症I型,无或低FIB,FIB<=1.5;II型,异常或低异常FIB血症,质量异常。不同的获得性疾病影响纤维蛋白原的质与量。
获得性(无症状、不同程度出血、血栓前状态) DIC、创伤或手术大出血、血液稀释 脓毒症 原发性纤溶亢进 肝脏疾病(合成减少) 肿瘤(肝癌) 药物:天冬酰胺酶、丙戊酸、蛇毒制剂、溶栓药物 不正确取样引起血液部分凝固 急性白血病 蛇伤 胰腺炎 副肿瘤综合征 肾脏肿瘤 纤维蛋白原抗体感染纤维蛋白血凝块形成(自身免疫性疾病) |
病例2
患者女15岁,2周前出现右下腹隐痛,当时未注意。1周前血尿、牙龈出血及双下肢瘀斑,B超提示右侧卵巢黄体破裂。予以止血,青霉素及头孢曲松等治疗,以上情况并没有好转。后出现腹痛加剧,阴道大量出血。凝血功能测定:
PT 212S APTT 186.7 TT 7.5S Fbg 2.11
| 术后复查APTT97.8,TT8.5s,PT测不出 | 转院后: APTT69.5S PT32s II因子活性57% VII因子活性5% IX因子活性12% X因子活性36%
|
急诊剖腹探查,术中发现卵巢黄体破裂,术中出血多,止血困难,予以血浆等治疗好转。术后复查APTT97.8,TT8.5s,PT测不出。
问题 1 患者出现什么问题导致多部位的出血?
PT、APTT延长,PLT正常 | |
出血 | 无出血 |
低纤维蛋白原血症 凝血因子II,V或×重度缺乏 凝血因子V、VII联合缺陷 维生素K依赖凝血因子缺乏 获得性II和V抑制物 获得性因子×缺陷(淀粉样变性) | 低纤维蛋白原血症 凝血因子II,V或×轻度缺乏 |
患者有多部位的出血,出现急腹症。凝血功能测定示APTT,PT明显延长,转院后凝血因子测定,与维生素K依赖的凝血因子活性减低,考虑与维生素K依赖的凝血因子缺乏有关。维生素K依赖的凝血因子缺乏分为先天性及获得性获得性。先天性自幼有出血史及家族史,少见。维生素K依赖的凝血因子联合缺乏症。在成人中维生素K缺乏并不常见,主要见于下表:
肝病 脂肪吸收不良的胃肠道疾病 慢性胰腺炎 胆道梗阻 胆囊纤维化 肠炎 药物(头孢类、华法林) 鼠药中毒 长期饮酒 家族性多凝血因子缺乏
|
使用一些抗生素药物(头孢类含有N-甲基硫四唑侧链),可以抑制维生素K环氧化还原酶,而抑制细菌合成甲萘醌减少的说法不能证实。长期使用干扰维生素K代谢的药物(华法令),为了达标,有意减少含维生素K 的食物摄入,有可能导致维生素K缺乏。鼠药中毒在农村并不少见,大多由于误食或投毒所致。新生儿维生素K缺乏常见于母乳喂养。
问题 2 凝血功能测定诊断维生素K依赖的凝血因子缺乏症有何缺陷?
APTT延长见于VII,IX,XI,XII或存在凝血因子抑制物。PT延长见于VII或存在抑制物。当两者都延长提示:纤维蛋白原、凝血酶原、凝血因子V或X缺陷或存在抑制物或联合缺陷。
APTT、PT不能敏感反映体内维生素K水平。因为维生素K依赖性凝血因子与年龄相关,且当凝血酶原的浓度下降到正常的50%时,PT仍然可以在正常范围,特异性不强。
当维生素K缺乏时,代之合成无γ羧基化的异常蛋白被称为VK缺乏或拮抗诱导蛋白 (PIVKA)II(凝血酶原前体蛋白II),因此检测到体内 PIVKAⅡ增高有助于早期诊断VKFCD。 测定 PIVKAⅡ的敏感性强于PT、APTT,且不受VK治疗的影响。用免疫化学方法或电泳法测定无活性得凝血酶原,PIVKAⅡ大于等于2ug/L为阳性,提示维生素K缺乏。即使补充维生素K后,PT恢复正常,仍然可以测得。
新生儿维生素K缺乏辅助检查有何异常?
凝血功能(APTT、PT延长,TT、CT、PLT、Fib正常),血块退缩试验正常
活性凝血因子II与总凝血因子II比值<1,提示维生素K缺乏
血清维生素K缺乏诱导蛋白,PIVKAⅡ大于等于2ug/L为阳性,提示维生素K缺乏
维生素K测定含量低,但需血量大,限制使用
维生素K依赖的凝血因子缺乏症VKDFD
常染色体隐性遗传病,少见遗传性出血病,分两型:2,3-环化物氧还原酶缺乏,VKORC1,这是华法令作用的部位;γ - 谷氨酰羧化酶缺乏GGCX;
病例3
患者女43岁,因上腹痛20天,黑便12天入院。胃镜检查为胃癌。
凝血功能检查:PT18.0s、APTT47.2s,PTA57%,INR1.45,FDP105.33μg/ml。
CA125 112.7U/ml,CA72-4>300U/ml,CA199>1000U/ml,CA153 31.93U/ml,CEA 249.8ng/ml。腹部CT提示多处转移,病理检查为胃腺癌,局灶呈印戒细胞分化。入院后1周复查PT25.9.0s、APTT74.3.2s,PTA32%,INR2.37,FDP 86.44μg/ml。血RBC4.27×1012/L,HGB117g/L,WBC19.42×109/L,PLT21×109/L,
问题1根据凝血功能等检查考虑什么原因导致凝血功能障碍?
血小板减少,PT及APTT延长,纤维蛋白原下降,FDP升高,考虑DIC的可能。
DIC常用诊断试验
1)PLT < 100× 109/L
2) Fg<1.5g/L
3)PT延长>3s
4)3P(+)
5)D-Dimer(+)
弥散性血管内凝血是继发于潜在致病因素的、以广泛血管内凝血机制激活为特征的系统性疾病。DIC是一种以凝血酶广泛激活为核心特征的病理生理过程 。DIC常见病因包括严重感染、创伤、肿瘤、病理产科、热射病等。经典DIC在致病因素作用下大量释放促凝物质激活 凝血酶,导致微循环中形成广泛的微血栓。微血栓过度形成消耗了大量凝血因子及血小板,同时继发纤维蛋白溶解功能亢进,导致患者出现明显的出血、休克、多器官功能障碍及微血管病性溶血等临床表现。
DIC是一个动态的病理过程,检测结果只反映这一过程的某一瞬间, 任何单一的常规实验诊断指标用于诊断DIC的价值十分有限。 利用积分系统,动态评分将更有利于DIC的诊断。
试验 | 异常 | 除了DIC致试验结果异常的原因 |
血小板计数 | 降低 | 脓毒血症、产生减少、大出血、脾功能亢进 |
PT | 延长 | 维生素K缺乏、肝衰竭、大出血 |
APTT | 延长 | 肝衰竭、肝素治疗、大出血 |
纤维蛋白降解产物 | 升高 | 手术、创伤、感染、血肿 |
蛋白酶抑制物(蛋白C,蛋白S,ATII) | 减低 | 肝衰竭、毛细血管渗漏综合征 |
DIC前期相当于凝血病及程度较轻的凝血功能障碍,DIC相当于较重的凝血功能障碍及凝血功能衰竭。依据“贵在重症”的理念,凝血功能障碍及凝血功能衰竭的概念更强调支持治疗;依据“精在懂病” 的理念,DIC的概念更强调根据病理生理机制进行对因治疗。根据病理生理学对DIC进行分型。因不理解DIC分型而错误选择抗凝治疗或抗纤溶治疗,可能导致凝血功能障碍加重,甚至加速死亡。
问题2 弥散性血管内凝血的表型(disseminated intravascular coagulation,DIC)及特点?
表型 | 血栓型DIC | 纤溶型DIC |
病因 | 常见于脓毒症 | 常见于严重创伤及急性早幼 粒细胞白血病, |
机制 | PAMP或DAMP引起系统性炎症及内皮损伤,继而形成大量凝血酶活化、 抗凝及纤溶活性抑制,最终导致广泛的微血栓形成及多器官功能衰竭 | t-PA大量释放诱发纤溶亢进,继而导致纤维蛋白过度降解引起出血 |
治疗原则 | 早期抗凝及血管内皮保护策略。 凝血底物的大量消耗,血栓型DIC在血管损伤时也 可表现为出血 | 早期抗纤溶及替代治疗 |
病原相关分子模式(pathogen-associated molecular pattern,PAMP) 损伤相关分子 模式(damage-associated molecular pattern,DAMP) 组织型纤溶酶原激活物(tissue-type plasminogen activator,t-PA) | ||