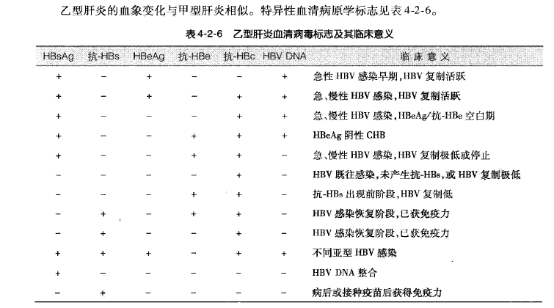
后部可逆性脑病综合征
4年前发现血压增高,最高达160/100mmHg。患者女,65岁。此次因“头痛、视物模糊半天,抽搐发作4 入院。4天前中午突感头昏、双侧颞部胀痛为著,伴恶心、呕吐,并有视物模糊、变形感(形状不规则),血压170/110mmHg,继之突然意识不清、口唇青紫、四肢抽搐及尿失禁,予以地西泮,约半小时抽搐止,但处于意识模糊状态,躁动不安、打骂家人。此后类似症状反复发作多次。头部CT检查发现,脑内多发低密度病灶,以右颞枕部为主。
入院时嗜睡状,体检不合作。血压140/88 mmHg,肌力、肌张力正常,腱反射对称存在,右掌颌反射(+),双侧巴宾斯基征(+)。脑脊液检查压力为210mmH2 0,清亮透明,细胞数正常;潘氏试验弱阳性,蛋白900 mg/L,葡萄糖3.86mmol/L,氯化物121.9mmol/L,lgG 91.2mg/L;细胞学分析检测白细胞计数为8×106/L,中性粒细胞26% ,小淋巴细胞30% ,浆细胞4% 。脑电图检查:两侧大脑半球波形不对称,左侧以9.5~10.5次/s的中幅α波为背景,顶枕区有数次单发的中幅尖波;右侧以9~10 Hz的中幅α波和14~25 Hz的低幅β波为主,过度换气后间歇出现短~长程的2~5 H2中幅慢波发放,颞区显著。心电图:窦性心律不齐伴左心室肥厚,QT问期延长。
头部MRI脑内多发异常高信号,单个或融合成片,部位包括双侧颞枕和额顶部及基底核区,而以右颞及顶枕部为主,钆对比剂/钆造影剂钆增强剂增强后无强化效应;弥散加权成像(DWI)无特殊异常信号;脑磁共振血管成像(MRA+MRV)无特殊发现;磁共振波谱(MRS)分析证实,右颞病灶处N一乙酰门冬氨酸(NAA)峰轻度下降,未测及乳酸峰;脑DSA检查无异常。
经甘露醇脱水降颅压、硝苯吡啶控制血压治疗、吡拉西坦等神经营养剂和地西泮镇静等,患者血压稳定(140/84mmHg)。住院后2 d症状明显改善,仅有轻度头昏、视物稍模糊,视野无缺损,体检无特殊异常。住院后10d患者症状消失,MRI复查脑内病灶明显缩小。诊断为后部可逆性脑病综合征(PRES)。
脑后部可逆性脑病综合征可发生在各年龄组及多种不同疾病中,临床表现为头痛、恶心呕吐、视觉障碍、意识障碍、抽搐及CT和MRI的特征性改变,常常合并高血压。高血压合并PRES在儿童中发病率低,报道少,临床医生对此病较陌生。
问题 1 PRES的MRI特征?
其主要的机制是血管源性脑水肿。MRI是诊断PRES 的金标准。影像学主要表现为双侧大脑半球后部皮层下白质对称性片状或斑片状水肿区。
主要在白质,因为灰质比白质更能抵抗液体积聚。
病变多在大脑后循环,典型好发部位为大脑后部顶枕叶,也可见额叶、颞叶、脑干、小脑及基底核等部位与顶枕叶的病灶共存,多为双侧对称病变,典型CT表现示病灶呈低密度灶。MRI在T2WI及FLAIR序列病灶表现为高信号。
P R E S 命名中虽仅提及“后循环或后部”, 但前循环包括大脑前动脉、大脑中动脉供血区域均可受累。值得一提的是,P R E S 患者枕叶距状裂、后纵裂之间的枕叶和旁正中区,一般不被累及。此点可与双侧大脑后动脉闭塞导致的枕叶梗死相鉴别。
DWI序列,脑梗死病灶呈明亮的高信号,而PRES病灶为等信号或低信号。
T1WI:低、等或稍长T1,低信号 T2WI:稍长或长T2高信号 T2 Flair 明显高信号 DWI:低、等或稍高信号 ADC:高信号 | 脑梗死为细胞毒性水肿表现为DWI高信号,ADC低信号。 |
表观弥散系数(A D C ) 升高 | |
P R E S 病灶以血管源性水肿为主时, 细胞外间隙内水分子扩散运动增强, 致ADC升高。
由于D W I 序列本身具有T 2 像的特征, 水肿病灶呈高信号, 而血管源性水肿可能因T 2 像效应不足以对抗病变区弥散能力的增加, 致病变区D W I 序列信号降低。两者的相互作用最终使大部分P R E S 病灶在D W I序列中呈等信号, 少数呈低信号。
有研究认为, 如果P R E S 病灶表现为D W I 高信号和A D C 值正常或稍低,则表明该区血管源性水肿发展为细胞毒性水肿, 甚至可能发展成为脑梗死而
进入不可逆期, 其预后较差。⋯
临床上,遇到高血压伴脑部PRES典型MRI或CT改变的患者,要想到PRES的可能。在儿童中,发生PRES时均为抽搐昏迷的紧急情况,故临床急救时选择检查更简便的CT进行筛查较MRI更常见,CT在筛查儿童PRES中具有良好的运用价值。
问题 PRES?
有时也称后循环可逆性脑病综合征,是一组由多种原因导致的临床表现相似(包括精神状态改变、头痛、抽搐发作、视觉模糊等)和神经影像学异常(以脑后部白质为主)的临床综合征,由美国Hinchey等首先报道,命名为可逆性后部白质脑病综合征(RPLS)。后发现,RPLS患者大脑皮质也同时受累,甚至少数并非可逆性,从而将其更名为后部可逆性脑病综合征。该综合征还具有其他命名,如枕一顶脑病、可逆性后部脑水肿综合征、过度灌注脑病、脑毛细血管渗漏综合征等 。在已报道的PRES病例中,年龄分布在2—90岁,似以女性多见。
可能导致PRES的基础疾病或原因包括下表所列,临床上以高血压脑病、子痫、
肾功能衰竭最为常见。
高血压脑病 先兆子痫/子痫/HELLP综合征、(肝酶升高和血小板减少) 免疫抑制剂(如环孢霉素A、 干扰素等)/细胞毒性药物(顺铂等部分抗肿瘤药)的应用、肾病/肾功能衰竭 血栓性血小板减少性紫癜/溶血性尿毒性综合征 胶原性血管病(如系统性红斑狼疮、结节性多动脉炎、白塞氏病) 大剂量糖皮质激素或免疫球蛋白治疗 肝功能衰竭 内分泌障碍 电解质紊乱 骨髓移植 大量输血或促红细胞生成素的应用 卟啉病 格林巴利综合征等。
|
PRES的病理基础为脑水肿, 而非脑组织梗死。本病的确切病因不明,目前有两种学说,一种认为与血压快速升高,超过脑血管自动调节机制引起的高灌注,进而血管渗漏,血管源性脑水肿有关,脑后部循环的神经支配相对稀疏,所以脑血流更易受脑血管收缩舒张影响,急剧升高的血压引起大脑动脉扩张及血浆大分子渗出。另一种学说认为PRES的机制是血管内皮功能损伤,血脑屏障障碍引起,因为部分PRES患者血压正常或仅轻微升高,不能单用高血压解释,特别是用免疫抑制剂及化疗药的患者,血液中内外毒素可破坏血管内皮的完整性,致内皮活化、释放血管活性物质、血管渗漏及脑水肿。
①细胞毒性理论:血压突然增高引起脑血管收缩, 导致脑实质缺氧性损害, 发生细胞毒性脑水肿。
|
② 血管源性理论:血压突然增高可致脑血管自动调节能力丧失、小动脉扩张、内皮功能紊乱、毛细血管渗漏和血-脑屏障破坏、血液成分向细胞外间隙渗漏, 特别是在脑白质内。大脑后部较前部脑循环交感神经支配纤维减少, 对血压突然变化的应激能力低于前部, 易出现调节紊乱。
|
③ 血一脑屏障的破坏:药物或非药物 使用细胞毒药物的患者发生了P R E S 。这些药物对脑血管内皮细胞有直接毒性作用, 导致内皮功能紊乱、毛细血管渗漏和血管源性水肿。 在药物“ 非毒性水平” 时, 对部分患者亦有相似毒性作用。其他一些疾病, 如败血症、肾功能衰竭和电解质紊乱, 即使平均动脉压在自动调节范围内也会破坏血-脑屏障, 导致血管源性水肿。
|
3 临床表现
P R E S 特征为急性或亚急性起病。临床表现, 包括头痛、精神行为改变、抽搐发作和视觉异常, 有或无高血压加剧。导致PRES 的高血压脑病患者其血压变化取决于基础血压,
一般为轻、中度增高或少数严重病例呈显著增高。头痛多为全头部较剧烈的胀痛、跳痛, 伴有恶心, 甚至呕吐;精神行为改变多为反应及动作迟缓、意识混乱、躁动、易激惹、注意力不集中及记忆力减退;抽搐发作常呈全面强直一阵
挛性发作, 发作前常有视觉先兆或视幻觉, 符合枕叶癫痫发作表现。大多数患者有多次发作, 较少单次发作, 并可作为PRES 的首发症状;视觉异常包括偏盲、视觉忽视或皮质盲,甚至Anton 综合征( 否认视盲、并有虚构) 。体检除可发现患者意识障碍外, 有血压增高( 如血压增高所致PRES ) , 而瞳孔多正常, 眼底检查显示有视网膜动脉痉挛、视盘水肿、视网膜渗出或出血。四肢运动正常,可有短暂肌张力降低、运动协调不稳以及四肢腱反射活跃甚至伸性跖反射,可有短暂颈强直。50% 以上环孢霉索A所致PRES的患者有血清学异常,包括血清镁、胆同醇降低和血清铝增高 。根据不同原发疾病,其他实验室指标会有相应的变化。
4 鉴别诊断
与基底动脉尖综合征TOBS所毁双侧枕叶梗死的鉴别鉴别要点如下:
①疾病背景:两者可有相似疾病背景,如急性高 、肾功能衰竭、移植、使用免疫抑制剂等。
② 痫样发作:PRES常有且为多次痫性发作,而脑梗死时并不多见。
③MRI表现:两者均都发生脑顶枕区病灶,但PRES患者枕叶旁正中和距状沟不受累,基底动脉尖综合常伴有丘脑和中脑受累;DWI序列,脑梗死病灶呈明亮的高信号,而PRES病灶为等信号或低信号。
④ 临床预后:PRES存及时、合适的治疗后恢复迅速,神经影像学病灶亦消散:
与线粒体脑肌病的鉴别
线粒体脑肌病,特别是线粒体脑肌病伴高乳酸m症和卒中样发作(MELAS),头部MRI常表现出非脑 管支配区分布的双侧半球后部(颞、顶、枕叶)皮质梗
死样异常信号,皮质和皮质下均受累与PRES相似,但其病灶区MRS分析乳酸波幅异常增高与PRES不同;两者临床表现各异。
其他需鉴别的疾病
系统性血管炎(如肉芽肿性向管炎、系统性红斑狼疮、结节性多动脉炎)、急性亚急性神经疾病(进行性多灶性白质脑病、急性播散性脯脊髓炎、脑炎、脑静脉血栓形成、伴皮质下梗死和腑白质病的常染色体显性遗传性脑动脉病(CADASIL)、胶原性疾病、低血糖/低血钠以及感染性疾病。
另外,临床上还应特别注意可逆性脑血管收缩综合征RCVS)或Call—Fleming综合征。PRES与RCVS的病冈相似、重叠,但后者以突然发作的霹雳样头痛伴或不伴神经功能缺损,病理基础为脑动脉收缩,DSA显示脑动脉可逆性多灶性狭窄( 持
续4周)为临床特征。
5 治疗和转归
目前PRES仍属于临床诊断,尽管大多是可逆的,PRES也有导致不可逆脑损伤甚至死亡的可能,部分患者合并脑出血,少数合并抽搐、运动障碍,需要长期治
疗。早期诊断和治疗可以防止出现永久性脑损伤。治疗上目前没有特效药,主要是针对病因治疗为主,同时抗高血压及抗抽搐治疗。关于免疫抑制剂及化疗药在PRES出现后是继续使用、减量使用或者停用的问题,有病例对照研究认为对预后无明显差别,尚需进一步研究。
对于血压增高所致PRES,早期控制增高的ml压是主要治疗手段,多数患者在血压控制后症状 完全缓解。控制的原则 :
① 迅速降压,存数分钟到2 h内将血压降至正常或接近正常;也有学者认为,早期降压幅度应保持在10% ~25% ,或使舒张 降至100~110 inn Hg,以避免腩灌注不足。
②短效静脉制剂降压。
③ 根据病因,采取脱水降颅压措施。具体方法:在初l~2h内使平均动脉压降低20% ~25% ,或使舒张降至100mm Hg;血压控制后可采用静脉注射尼卡地平、托贝洛尔或尼莫地平。二线药物包括硝普钠、肼苯哒嗪或氯甲苯噻嗪。对低血容量、可能有肾动脉狭窄或妊娠患者,禁朋ACEI。有抽搐发作的患者应给予抗惊厥治疗,如给予氯硝西泮或地西泮 。
经及时恰当的治疗,多数PRES患者临床表现会存1~2 d内缓解,而影像学异常多在2周内消失 随着影像学改善,患者的痫性发作也会消失,不必长期抗癫痫治疗。然而,亦有个别报道,高血压脑病引起的PRES会遗留慢性癫痫。少数患者临床预后也并非“可逆性”,可有持久神经功能缺损,甚或死亡。约3% 的PRES患者可复发。当脑部病灶超出后循环域、有Gd强化、T2w像显示广泛性异常、
和梗死征象并存等情况时,多预示患者转归较差 。